Hashimoto și bolile autoimune: cauze și soluții naturale

Bolile autoimune afectează milioane de oameni la nivel global, iar tiroidita Hashimoto este una dintre cele mai frecvente. În aceste afecțiuni, sistemul imunitar, care ar trebui să protejeze organismul de invadatori externi, se întoarce împotriva propriilor țesuturi și le atacă. În cazul Hashimoto, ținta este glanda tiroidă, iar rezultatul este o inflamație cronică care afectează treptat funcția tiroidiană. Mulți oameni diagnosticați cu boli autoimune primesc informații limitate despre cauzele reale ale afecțiunii lor și despre ce pot face pentru a sprijini echilibrul organismului dincolo de abordările convenționale. Se pune accent pe gestionarea simptomelor, dar rareori se discută despre factorii care au declanșat răspunsul autoimun și despre cum pot fi aceștia adresați. Cercetările din ultimii ani au scos la iveală conexiuni importante între sănătatea intestinală, inflamația cronică și bolile autoimune. Intestinul permeabil, dezechilibrele microbiomului, încărcarea toxică și stresul cronic sunt factori care contribuie la apariția și progresia acestor afecțiuni. Înțelegerea acestor conexiuni deschide perspective noi pentru cei care doresc să sprijine natural echilibrul organismului și să reducă inflamația. De ce apar bolile autoimune și ce rol joacă intestinul Bolile autoimune nu apar fără motiv. Ele sunt rezultatul unei combinații de factori care, împreună, duc la confuzia sistemului imunitar și la atacarea propriilor țesuturi. Înțelegerea acestor factori este esențială pentru oricine dorește să facă mai mult decât să gestioneze simptomele și vrea să abordeze problema de la rădăcină. Intestinul joacă un rol central în această ecuație, un rol care a fost mult timp subestimat. Aproximativ 70% din sistemul imunitar se află în intestin, ceea ce face ca sănătatea intestinală să fie direct legată de funcționarea imunitară. Când bariera intestinală este compromisă, un fenomen cunoscut sub numele de intestin permeabil, particule care în mod normal ar fi blocate ajung în circulația sanguină și declanșează răspunsuri imunitare anormale. Cercetările arată că intestinul permeabil este prezent în majoritatea cazurilor de boli autoimune și că poate fi atât o cauză, cât și o consecință a acestora. Inflamația cronică, dezechilibrele microbiomului, stresul, anumite alimente și expunerea la toxine contribuie toate la deteriorarea barierei intestinale și la crearea condițiilor favorabile pentru autoimunitate. Ce se întâmplă când sistemul imunitar atacă propriile țesuturi Sistemul imunitar este o rețea complexă de celule, țesuturi și organe care lucrează împreună pentru a proteja organismul de invadatori precum bacteriile, virușii și alte substanțe străine. În mod normal, acest sistem este capabil să facă diferența între celulele proprii și cele străine, atacându-le doar pe cele din urmă. Însă în bolile autoimune, această capacitate de discriminare se pierde. Când sistemul imunitar începe să atace propriile țesuturi, corpul intră într un război cu sine însuși. Celulele imunitare care ar trebui să te protejeze încep să producă anticorpi împotriva structurilor tale proprii. Acești autoanticorpi se leagă de țesuturi sănătoase și le marchează pentru distrugere, declanșând un răspuns inflamator cronic. În funcție de care țesuturi sunt vizate, rezultă diferite boli autoimune. În tiroidita Hashimoto, ținta este glanda tiroidă. În artrita reumatoidă, sunt atacate articulațiile. În lupus, pot fi afectate multiple organe și sisteme. Însă mecanismul de bază este similar: sistemul imunitar și a pierdut capacitatea de a recunoaște și tolera propriile structuri. Această confuzie imunitară nu apare brusc, ci se dezvoltă treptat. Există o perioadă în care anticorpii sunt prezenți și inflamația se acumulează, dar simptomele nu sunt încă evidente. Când afecțiunea devine manifestă clinic, procesul autoimun este deja în desfășurare de ceva timp. Tocmai de aceea înțelegerea factorilor care declanșează și mențin acest proces este esențială pentru a sprijini organismul să revină la echilibru. Legătura dintre intestinul permeabil și răspunsul autoimun Cercetările din ultimele decenii au evidențiat o conexiune puternică între sănătatea intestinală și bolile autoimune. În centrul acestei conexiuni se află intestinul permeabil, o afecțiune în care bariera intestinală își pierde integritatea și permite trecerea în sânge a unor substanțe care în mod normal ar fi blocate. Bariera intestinală este formată dintr-un singur strat de celule unite prin joncțiuni strânse. Această barieră selectivă permite trecerea nutrienților digerați și blochează bacteriile, toxinele și particulele alimentare nedigerate. Când joncțiunile strânse se slăbesc, bariera devine permeabilă și substanțe nedorite ajung în circulația sanguină. Sistemul imunitar, care monitorizează constant ce intră în sânge, recunoaște aceste substanțe ca străine și reacționează. Problema este că unele dintre aceste particule pot semăna structural cu țesuturile proprii ale corpului. Într-un fenomen numit mimetism molecular, anticorpii produși împotriva acestor substanțe străine pot reacționa încrucișat cu țesuturile proprii, declanșând un răspuns autoimun. Studiile arată că intestinul permeabil este prezent în majoritatea bolilor autoimune, inclusiv în Hashimoto. Mai mult, cercetătorii sugerează că refacerea barierei intestinale poate ajuta la reducerea răspunsului autoimun. Aceasta face din sănătatea intestinală o prioritate pentru oricine dorește să sprijine echilibrul sistemului imunitar și să reducă inflamația asociată bolilor autoimune. Factorii care contribuie la apariția bolilor autoimune Bolile autoimune nu apar dintr-un singur motiv, ci sunt rezultatul unei combinații de factori care, împreună, creează condițiile pentru ca sistemul imunitar să se dezechilibreze. Înțelegerea acestor factori oferă perspective valoroase pentru cei care doresc să sprijine natural procesul de reechilibrare al organismului. Sănătatea intestinală este unul dintre factorii centrali. Intestinul permeabil, disbioza și inflamația intestinală cronică perturbă funcționarea sistemului imunitar și pot declanșa răspunsuri autoimune. Aproximativ 70% din sistemul imunitar se află în intestin, ceea ce face această legătură logică și semnificativă. Stresul cronic joacă un rol important. Stresul prelungit perturbă echilibrul hormonal, crește inflamația și suprimă anumite funcții imunitare în timp ce le activează excesiv pe altele. Mulți oameni cu boli autoimune raportează că simptomele s-au declanșat sau s-au agravat în perioade de stres intens. Expunerea la toxine din mediu poate contribui la dereglarea sistemului imunitar. Metalele grele, substanțele chimice din produsele de uz casnic și cosmetic, poluanții din aer și apă pot toate să perturbe funcționarea normală a organismului și să stimuleze răspunsuri inflamatorii. Anumite infecții pot declanșa răspunsuri autoimune prin mecanismul mimetismului molecular. Alimentația joacă și ea un rol, anumite alimente putând amplifica inflamația și stimula sistemul imunitar în mod neadecvat. Deficiențele de nutrienți esențiali precum vitamina D, seleniul și zincul au fost asociate cu
Intoleranțe alimentare vs. alergii: diferențe esențiale


Mulți oameni folosesc termenii „alergie” și „intoleranță” ca și cum ar fi interschimbabili, dar diferența dintre ele este fundamentală și înțelegerea ei poate schimba radical modul în care îți privești sănătatea. În timp ce alergiile alimentare provoacă reacții imediate și adesea severe, intoleranțele acționează subtil, în tăcere, provocând simptome care apar cu întârziere și care pot fi ușor atribuite altor cauze. Poți mânca un aliment ani de zile fără să realizezi că îți face rău. Balonarea pe care o consideri normală, oboseala de după mese, durerile de cap recurente, problemele de piele sau ceața mentală pot fi toate semnale ale unei intoleranțe alimentare neidentificate. Corpul reacționează, dar nu suficient de dramatic încât să faci imediat legătura cu alimentul consumat. Această natură ascunsă a intoleranțelor le face deosebit de problematice. Continui să consumi alimentele care îți fac rău, iar simptomele devin parte din viața ta de zi cu zi. Înțelegerea diferenței dintre alergii și intoleranțe, recunoașterea semnalelor și identificarea alimentelor problematice poate fi cheia pentru a recăpăta o stare de bine pe care poate ai uitat cum arată. Ce sunt intoleranțele alimentare și cum diferă de alergii Deși ambele implică reacții adverse la alimente, alergiile și intoleranțele funcționează prin mecanisme complet diferite și se manifestă în moduri distincte. Această diferență nu este doar academică, ci are implicații practice importante pentru modul în care abordezi problema și pentru soluțiile care funcționează. Alergiile alimentare implică sistemul imunitar și produc reacții rapide, uneori în câteva minute de la consumul alimentului. Ele pot fi severe și chiar periculoase pentru viață în cazurile de anafilaxie. Simptomele sunt clare: umflături, dificultăți de respirație, erupții cutanate imediate. Din acest motiv, persoanele cu alergii alimentare știu de obicei foarte bine ce alimente trebuie să evite. Intoleranțele alimentare funcționează diferit. Ele nu implică același tip de răspuns imunitar acut și produc simptome mai subtile care pot apărea la ore sau chiar zile după consumul alimentului. Această întârziere face legătura dintre aliment și simptom extrem de greu de identificat. Poți mânca pâine la micul dejun și să ai dureri de cap seara, fără să bănuiești că cele două sunt conectate. Tocmai această natură ascunsă face intoleranțele atât de răspândite și atât de rar identificate corect. Diferența fundamentală dintre alergie și intoleranță Deși ambele implică reacții negative la alimente, alergiile și intoleranțele sunt fenomene distincte care funcționează prin mecanisme complet diferite. Înțelegerea acestei diferențe este esențială pentru a aborda corect problema și pentru a găsi soluțiile potrivite. Alergiile alimentare implică sistemul imunitar într un mod specific și acut. Când o persoană alergică consumă alimentul problematic, sistemul imunitar îl recunoaște ca pe un invadator periculos și declanșează un răspuns masiv. Corpul eliberează histamină și alte substanțe chimice care produc simptome imediate și adesea severe: umflături ale buzelor, limbii sau gâtului, dificultăți de respirație, erupții cutanate, mâncărimi intense și, în cazurile grave, șoc anafilactic care poate pune viața în pericol. Aceste reacții apar de obicei în câteva minute până la maximum o oră de la consumul alimentului. Intoleranțele alimentare funcționează diferit. Ele nu implică același tip de răspuns imunitar acut și nu produc reacții care pun viața în pericol. În schimb, intoleranțele provoacă simptome mai subtile care se instalează treptat și care pot apărea la ore sau chiar zile după consumul alimentului. Mecanismele pot varia: unele intoleranțe sunt cauzate de lipsa enzimelor necesare pentru digestia anumitor substanțe, altele implică răspunsuri inflamatorii de tip întârziat, altele sunt legate de sensibilitatea la anumiți compuși chimici din alimente. Această diferență de mecanism explică de ce alergiile sunt ușor de identificat iar intoleranțele rămân adesea ascunse ani de zile. De ce intoleranțele pot rămâne ascunse ani de zile Natura însăși a intoleranțelor alimentare le face extrem de greu de identificat. Spre deosebire de alergii, care provoacă reacții imediate și dramatice imposibil de ignorat, intoleranțele acționează subtil, în tăcere, provocând simptome care se instalează gradual și care par să nu aibă o cauză clară. Întârzierea dintre consumul alimentului și apariția simptomelor este factorul principal care maschează intoleranțele. Când mănânci un aliment și după câteva ore sau chiar a doua zi ai dureri de cap, balonare sau oboseală, este aproape imposibil să faci conexiunea. Între timp ai mâncat și alte alimente, ai făcut diverse activități, ai fost expus la alți factori. Cum să bănuiești că pâinea de la micul dejun este responsabilă pentru migrena de seară? Un alt factor este că simptomele intoleranțelor sunt nespecifice. Balonarea, oboseala, durerile de cap, problemele de piele, dificultățile de concentrare și schimbările de dispoziție pot avea multe cauze. Sunt rareori asociate imediat cu alimentația și sunt adesea puse pe seama stresului, a oboselii sau a altor factori de viață. Frecvența consumului complică și mai mult lucrurile. Dacă mănânci zilnic un aliment la care ești intolerant, simptomele devin cronice și ajungi să le consideri normale. Nu ai un punct de referință pentru cum te-ai simți fără acel aliment pentru că nu ai fost niciodată fără el suficient de mult timp. Mulți oameni descoperă că aveau o intoleranță doar după ce elimină accidental alimentul din dieta lor pentru o perioadă și observă că se simt dramatic mai bine. Cum se manifestă intoleranțele alimentare în organism Intoleranțele alimentare pot provoca o gamă surprinzător de largă de simptome care afectează multiple sisteme ale corpului. Această diversitate a manifestărilor este unul dintre motivele pentru care intoleranțele sunt atât de greu de identificat și de conectat cu alimentele care le provoacă. Sistemul digestiv este cel mai evident afectat. Balonarea, gazele, crampele abdominale, disconfortul după mese, tranzitul neregulat care alternează între constipație și diaree, senzația de greutate și digestia lentă sunt simptome frecvente. Multe persoane cu aceste probleme digestive cronice au de fapt intoleranțe alimentare neidentificate pe care le hrănesc zilnic. Oboseala este un simptom extrem de comun, dar rareori asociat cu alimentația. Când consumi un aliment la care ești intolerant, corpul declanșează un răspuns inflamator care consumă energie. Această inflamație cronică de nivel scăzut te lasă constant epuizat, chiar dacă dormi suficient și nu ai alte motive aparente de oboseală. Durerile
Semnele unei boli autoimune pe care nu trebuie să le ignori

Bolile autoimune afectează milioane de oameni în întreaga lume, iar numărul cazurilor este în continuă creștere. Ceea ce face aceste afecțiuni deosebit de insidioase este faptul că simptomele lor sunt adesea vagi, nespecifice și ușor de confundat cu alte probleme de sănătate sau chiar cu stresul și oboseala cotidiană. Te simți obosit tot timpul deși dormi suficient. Ai dureri articulare care vin și pleacă fără un motiv aparent. Pielea ta reacționează ciudat, digestia s-a schimbat sau simți că ceva nu e în regulă fără să poți pune degetul pe problemă. Acestea pot fi primele semne ale unui sistem imunitar care a început să funcționeze defectuos. Problema este că multe persoane ignoră aceste simptome ani de zile sau le pun pe seama altor cauze. Între timp, inflamația cronică și atacul imunitar continuă să facă daune în corp. Diagnosticul unei boli autoimune întârzie în medie 4 până la 5 ani de la apariția primelor simptome. În acest articol vom explora ce se întâmplă în corp când sistemul imunitar se întoarce împotriva ta, care sunt semnele de alarmă pe care nu trebuie să le ignori și ce poți face pentru a preveni sau gestiona un dezechilibru autoimun. Ce se întâmplă în corp când sistemul imunitar atacă Sistemul imunitar este conceput să te protejeze de amenințări precum bacterii, virusuri și celule anormale. El are capacitatea remarcabilă de a distinge între ce este al tău și ce este străin, atacând doar invadatorii și lăsând țesuturile proprii în pace. Însă în bolile autoimune, această capacitate de discriminare se defectează. Din motive care nu sunt întotdeauna pe deplin înțelese, sistemul imunitar începe să producă anticorpi și celule imunitare care atacă propriile țesuturi ale corpului. Poate fi vorba de articulații în cazul artritei reumatoide, de glanda tiroidă în tiroidita Hashimoto, de intestin în boala celiacă sau de multiple organe în lupus. Rezultatul este inflamație cronică și deteriorare progresivă a țesuturilor afectate. Ceea ce face bolile autoimune și mai complexe este faptul că ele rareori apar izolat. Odată ce sistemul imunitar devine dezechilibrat, riscul de a dezvolta o a doua sau a treia boală autoimună crește semnificativ. În secțiunile următoare vom explora factorii care declanșează acest răspuns anormal și simptomele care ar trebui să te determine să investighezi. De ce sistemul imunitar se întoarce împotriva ta Sistemul imunitar este una dintre cele mai complexe și mai sofisticate structuri din corpul uman. El este capabil să recunoască și să memoreze milioane de substanțe diferite, să distingă între ce aparține corpului și ce este străin și să lanseze atacuri precise împotriva invadatorilor fără să afecteze țesuturile sănătoase. Această capacitate de a distinge propriul de străin se numește toleranță imunitară și se dezvoltă încă din perioada fetală și copilărie. Celulele imunitare învață să recunoască proteinele proprii corpului și să nu le atace. Când acest proces de educare eșuează sau când toleranța se pierde ulterior în viață, sistemul imunitar poate începe să producă anticorpi și celule care atacă propriile țesuturi. Mecanismele exacte prin care se întâmplă acest lucru variază în funcție de boala autoimună specifică. Uneori, o infecție poate declanșa o reacție încrucișată în care anticorpii produși împotriva unui virus sau bacterii seamănă suficient de mult cu proteinele proprii încât să le atace și pe acestea. Alteori, un țesut deteriorat de toxine sau inflamație expune proteine care în mod normal sunt ascunse de sistemul imunitar, declanșând un atac. Indiferent de mecanism, rezultatul este același: inflamație cronică și deteriorare progresivă a organelor sau țesuturilor țintite. Fără intervenție, acest proces tinde să se autoamplifice și să se extindă în timp. Factorii care declanșează răspunsul autoimun Dezvoltarea unei boli autoimune nu se întâmplă peste noapte și rareori are o singură cauză. De obicei, este nevoie de o combinație de factori care acționează împreună pentru a destabiliza sistemul imunitar și a declanșa răspunsul autoimun. Infecțiile virale și bacteriene sunt printre cei mai studiați factori declanșatori. Virusul Epstein Barr, care cauzează mononucleoza, a fost asociat cu mai multe boli autoimune, inclusiv scleroza multiplă și lupusul. Infecțiile intestinale pot declanșa boala celiacă sau artrita reactivă. Mecanismul implică adesea mimetismul molecular, în care proteinele patogenului seamănă cu proteinele proprii corpului. Permeabilitatea intestinală crescută, cunoscută și ca intestin permeabil, este un alt factor major. Când bariera intestinală este compromisă, substanțe care ar trebui să rămână în tractul digestiv pătrund în circulație și declanșează un răspuns imunitar cronic. Cercetările arată că intestinul permeabil este prezent în aproape toate bolile autoimune și poate preceda apariția simptomelor cu ani de zile. Expunerea la toxine din mediu, inclusiv pesticide, metale grele și substanțe chimice din produsele de uz casnic, poate perturba funcționarea sistemului imunitar. Stresul cronic și traumele emoționale au fost de asemenea asociate cu declanșarea bolilor autoimune prin efectele lor asupra axei hormonale și imunitare. Deficitele nutriționale, în special de vitamina D, omega 3 și zinc, pot compromite reglarea imunitară și crește susceptibilitatea la autoimunitate. Simptomele generale pe care le au în comun bolile autoimune Există peste 80 de boli autoimune cunoscute, fiecare cu manifestări specifice în funcție de organul sau țesutul afectat. Însă dincolo de aceste diferențe, există un set de simptome generale pe care le au în comun majoritatea bolilor autoimune și care pot fi primele semne de alarmă. Oboseala cronică este probabil cel mai frecvent simptom raportat de persoanele cu boli autoimune. Nu este vorba de oboseala normală care trece cu odihnă, ci de o epuizare profundă care persistă indiferent cât de mult dormi. Această oboseală este cauzată de inflamația cronică și de efortul constant pe care îl face corpul pentru a gestiona atacul imunitar. Durerile articulare și musculare care migrează sau fluctuează în intensitate sunt un alt semn comun. Poți simți durere într-o articulație într-o zi și în alta a doua zi. Rigiditatea matinală care durează mai mult de 30 de minute este un semn de alarmă particular. Problemele digestive precum balonare, constipație, diaree sau dureri abdominale sunt frecvente, chiar și în bolile autoimune care nu afectează direct tractul digestiv. Acest lucru reflectă conexiunea strânsă dintre intestin și sistemul imunitar. Alte simptome
PCOS nu e doar hormonal. E metabolic și inflamator.
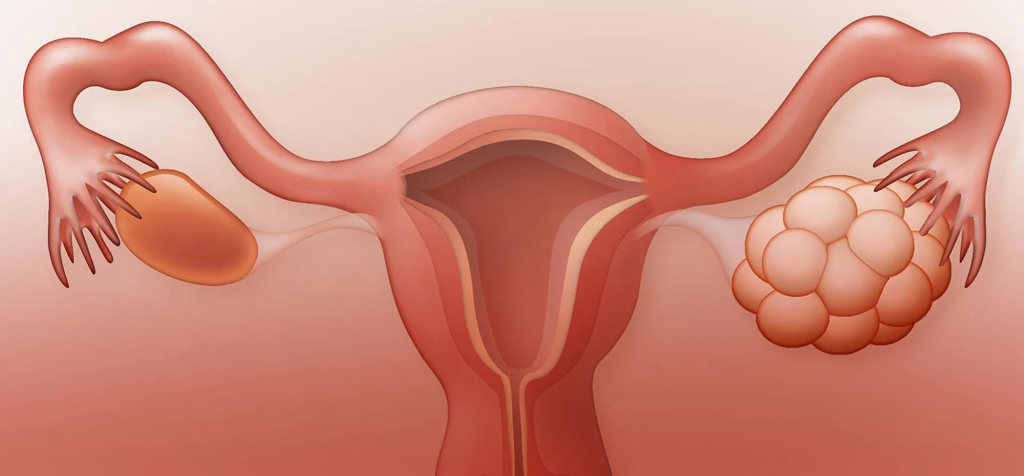

Sindromul ovarelor polichistice este adesea prezentat ca o simplă problemă hormonală care se rezolvă cu anticoncepționale sau cu medicamente pentru fertilitate. Însă această abordare tratează doar simptomele vizibile și ignoră cauzele reale care stau la baza acestei afecțiuni. PCOS nu este doar despre ovare și hormoni. Este o tulburare complexă care implică metabolismul, insulina, inflamația și sănătatea intestinală. Femeile cu PCOS se confruntă adesea cu un cerc vicios pe care nimeni nu li-l explică. Rezistența la insulină stimulează ovarele să producă mai mulți androgeni, hormonii în exces alimentează inflamația, inflamația agravează rezistența la insulină și ciclul continuă. De aceea tratamentele care vizează doar hormonii rareori aduc rezultate durabile. Înțelegerea acestor mecanisme schimbă complet perspectiva asupra PCOS. Nu mai este o afecțiune cu care trebuie să trăiești pentru totdeauna, ci o dezechilibrare pe care o poți adresa prin schimbări în stilul de viață. În acest articol vom explora ce se întâmplă de fapt în corp când ai PCOS și ce poți face concret pentru a-ți recăpăta echilibrul hormonal și metabolic. Ce se întâmplă de fapt în corp când ai PCOS Pentru a înțelege PCOS, trebuie să privești dincolo de ovare și de hormonii reproductivi. Această afecțiune are rădăcini profunde în modul în care corpul procesează zahărul, gestionează inflamația și menține echilibrul dintre diferite sisteme. Majoritatea femeilor cu PCOS au un grad de rezistență la insulină, chiar dacă nu sunt supraponderale și chiar dacă analizele de glicemie arată valori normale. Insulina în exces trimite semnale către ovare să producă mai mulți androgeni, iar acest dezechilibru hormonal duce la simptomele clasice: cicluri neregulate, acnee, creșterea excesivă a părului și dificultăți în a rămâne însărcinată. Inflamația cronică de grad scăzut este un alt element esențial în PCOS. Această inflamație silențioasă perturbă funcționarea normală a ovarelor, agravează rezistența la insulină și contribuie la greutatea în a pierde kilogramele în plus. Intestinul și ficatul joacă și ele roluri importante în acest tablou complex. În secțiunile următoare vom detalia fiecare dintre acești factori pentru a înțelege cum interacționează și cum pot fi adresați. Rezistența la insulină: cauza ascunsă din spatele PCOS Rezistența la insulină este prezentă la aproximativ 70 până la 80% dintre femeile cu PCOS, indiferent de greutatea corporală. Aceasta este una dintre cele mai importante descoperiri care schimbă modul în care înțelegem și abordăm această afecțiune. Insulina este hormonul produs de pancreas care permite celulelor să preia glucoza din sânge și să o transforme în energie. În rezistența la insulină, celulele nu mai răspund eficient la acest hormon, așa că pancreasul produce și mai multă insulină pentru a compensa. Rezultatul este un nivel cronic ridicat de insulină în sânge, chiar dacă glicemia poate părea normală la analizele de rutină. Problema este că insulina în exces nu afectează doar metabolismul zahărului. Ea trimite semnale către ovare și către glandele suprarenale, stimulându-le să producă mai mulți androgeni precum testosteronul. Acest lucru explică de ce femeile cu PCOS au adesea niveluri crescute de hormoni masculini, deși ovarele în sine nu sunt neapărat bolnave. Rezistența la insulină explică și de ce femeile cu PCOS se luptă atât de mult cu greutatea. Insulina este un hormon de stocare care promovează acumularea de grăsime, în special în zona abdominală. Chiar și cu restricție calorică severă, slăbitul devine extrem de dificil atâta timp cât rezistența la insulină nu este adresată. De aceea abordările care vizează doar hormonii reproductivi fără să țină cont de insulină rareori aduc rezultate durabile. Cum insulina în exces dezechilibrează hormonii Pentru a înțelege cum insulina afectează hormonii feminini, trebuie să urmărim lanțul de reacții care se declanșează atunci când nivelurile de insulină sunt cronic ridicate. În primul rând, insulina stimulează direct celulele ovarelor să producă testosteron. Ovarele au receptori pentru insulină, iar atunci când aceasta este în exces, ovarele răspund prin creșterea producției de androgeni. Acest mecanism este independent de gonadotropine, hormonii care în mod normal controlează funcția ovariană, ceea ce înseamnă că ovarele sunt stimulate să producă androgeni chiar și atunci când nu ar trebui. În al doilea rând, insulina reduce producția hepatică de globulina care leagă hormonii sexuali, cunoscută sub numele de SHBG. Această proteină are rolul de a lega testosteronul și de a-l menține inactiv. Când SHBG scade, mai mult testosteron rămâne liber și activ în corp, amplificând simptomele androgenice precum acneea, hirsutismul și căderea părului. În al treilea rând, insulina în exces perturbă echilibrul dintre hormonii FSH și LH care controlează ovulația. La femeile cu PCOS, LH este adesea crescut în raport cu FSH, ceea ce împiedică maturarea normală a foliculilor și ovulația. Rezultatul sunt cicluri neregulate sau absente și formarea acelor chisturi mici pe ovare care dau numele sindromului. Toate aceste mecanisme se interconectează și se amplifică reciproc, creând un dezechilibru complex care nu poate fi rezolvat doar prin pastile anticoncepționale sau stimulare ovariană. Inflamația cronică și rolul ei în sindromul ovarian Pe lângă rezistența la insulină, inflamația cronică de grad scăzut este al doilea factor major în PCOS care este adesea trecut cu vederea. Cercetările arată că femeile cu PCOS au niveluri crescute de markeri inflamatori în sânge, chiar și în absența unei infecții sau boli evidente. Această inflamație nu este dureroasă și nu produce simptome vizibile. Este o inflamație silențioasă care lucrează în fundal, perturbând funcționarea normală a celulelor și țesuturilor. La nivel ovarian, inflamația afectează procesul de maturare a foliculilor și interferează cu ovulația. De asemenea, amplifică producția de androgeni și agravează rezistența la insulină, creând un cerc vicios. Sursele acestei inflamații sunt multiple. Alimentația bogată în zahăr, carbohidrați rafinați și uleiuri procesate este una dintre cele mai importante. Grăsimea abdominală în exces este ea însăși un țesut activ care produce citokine inflamatorii. Stresul cronic, lipsa somnului și dezechilibrele intestinale contribuie și ele la încărcătura inflamatorie. Un aspect important este că inflamația și rezistența la insulină se alimentează reciproc. Inflamația reduce sensibilitatea celulelor la insulină, iar insulina în exces stimulează producția de molecule inflamatorii. Acest cerc vicios explică de ce PCOS tinde să se agraveze în timp dacă nu este abordat
Somnul superficial nu e de la stres – E de la inflamație


Te trezești dimineața obosit deși ai dormit suficiente ore. Ai senzația că nu ai ajuns niciodată în somnul profund sau că te-ai învârtit toată noaptea fără să te odihnești cu adevărat. Probabil ai pus asta pe seama stresului, a grijilor sau a gândurilor care nu te lasă să te relaxezi. Însă cauza reală a somnului superficial ar putea fi alta: inflamația cronică silențioasă care se întâmplă în corpul tău. Inflamația nu este doar umflătura pe care o vezi când te lovești sau roșeața de la o infecție. Există un tip de inflamație mult mai subtil, care nu produce simptome evidente, dar care afectează profund modul în care corpul funcționează, inclusiv calitatea somnului. Această inflamație cronică de grad scăzut perturbă producția de hormoni, interferează cu ciclurile naturale de somn și menține creierul într-o stare de alertă chiar și atunci când ar trebui să se odihnească. În acest articol vom explora legătura surprinzătoare dintre inflamație și somn, vom înțelege de ce tratarea stresului nu este întotdeauna suficientă și vom descoperi ce poți face concret pentru a reduce inflamația și a-ți recăpăta un somn profund și odihnitor. De ce inflamația îți sabotează somnul fără să știi Somnul și inflamația sunt conectate într-un mod bidirecțional pe care majoritatea oamenilor îl ignoră. Pe de o parte, inflamația cronică perturbă mecanismele care reglează somnul. Pe de altă parte, lipsa somnului de calitate amplifică inflamația în corp, creând un cerc vicios din care este greu de ieșit fără intervenție conștientă. Când există inflamație în corp, celulele imunitare eliberează substanțe numite citokine inflamatorii. Acestea ajung la creier și perturbă activitatea normală a neuronilor, afectând producția de melatonină și funcționarea centrilor care controlează somnul. Rezultatul este un somn fragmentat, superficial, cu treziri frecvente și cu o senzație de oboseală care persistă indiferent de câte ore petreci în pat. Ceea ce face inflamația și mai insidioasă este faptul că nu produce simptome evidente. Nu simți durere, nu ai febră, nu ai niciun semn care să îți indice că ceva este în neregulă. Pur și simplu nu dormi bine și nu înțelegi de ce. În secțiunile următoare vom detalia cum inflamația afectează somnul și care sunt semnele că aceasta este cauza problemelor tale de odihnă. Ce este inflamația cronică și cum afectează creierul Inflamația este un răspuns natural al sistemului imunitar la amenințări precum infecții, răni sau substanțe străine. În condiții normale, inflamația apare, își face treaba de a elimina pericolul și apoi dispare. Aceasta este inflamația acută, care este benefică și necesară pentru supraviețuire. Însă există un alt tip de inflamație, mult mai subtil și mai periculos: inflamația cronică de grad scăzut. Aceasta nu produce simptome evidente precum durerea sau umflătura, dar persistă în corp timp de săptămâni, luni sau chiar ani, afectând încet toate sistemele organismului. Este o inflamație silențioasă care lucrează în fundal fără să îți dai seama. Când această inflamație cronică ajunge la creier, consecințele sunt profunde. Creierul are propria sa barieră de protecție numită bariera hematoencefalică, dar moleculele inflamatorii pot traversa această barieră și pot perturba funcționarea normală a neuronilor. Zonele creierului responsabile de reglarea somnului, a dispoziției și a energiei sunt afectate direct. Inflamația cerebrală perturbă producția și sensibilitatea la neurotransmițători esențiali precum serotonina, dopamina și GABA. Afectează de asemenea hipotalamusul, structura care controlează ritmul circadian și producția de melatonină. Rezultatul este un creier care nu mai poate regla corect ciclurile de somn și veghe, menținându-te într-o stare de alertă chiar și atunci când ar trebui să te odihnești. Citokinele inflamatorii și perturbarea ciclurilor de somn Citokinele sunt molecule mici produse de celulele sistemului imunitar care acționează ca mesageri între celule. Există citokine proinflamatorii, care activează și amplifică răspunsul inflamator, și citokine antiinflamatorii, care îl calmează. Într-un corp sănătos, aceste două tipuri sunt în echilibru. Când inflamația cronică este prezentă, citokinele proinflamatorii precum interleukina 6, interleukina 1 beta și factorul de necroză tumorală alfa sunt produse în exces și circulă constant în organism. Aceste molecule ajung la creier și interferează direct cu mecanismele care reglează somnul. Citokinele inflamatorii perturbă producția de melatonină, hormonul care semnalează corpului că este timpul să doarmă. Ele afectează de asemenea arhitectura somnului, reducând timpul petrecut în fazele de somn profund și REM, care sunt esențiale pentru recuperarea fizică și mentală. Te trezești dimineața cu senzația că nu te-ai odihnit pentru că, la nivel fiziologic, corpul tău chiar nu a reușit să se regenereze. Cercetările au arătat că persoanele cu niveluri crescute de citokine inflamatorii au un somn mai fragmentat, se trezesc mai des în timpul nopții și petrec mai puțin timp în fazele restauratoare ale somnului. Această legătură explică de ce tratarea doar a simptomelor de somn, fără a aborda inflamația de bază, rareori aduce rezultate durabile. Semnele că inflamația îți afectează calitatea somnului Inflamația cronică nu produce simptome evidente care să te alerteze, dar există semne subtile care pot indica că aceasta îți afectează somnul. Recunoașterea acestor semne este primul pas pentru a înțelege cauza reală a problemelor tale de odihnă. Cel mai evident semn este oboseala persistentă în ciuda unui număr suficient de ore de somn. Dacă dormi 7 sau 8 ore și te trezești tot obosit, cu senzația că nu te-ai odihnit deloc, inflamația poate fi vinovată. Somnul superficial și trezirile frecvente în timpul nopții, mai ales fără un motiv aparent, sunt alte indicii importante. Rigiditatea matinală în articulații și mușchi poate semnala prezența inflamației. Dacă ai nevoie de timp să te pui în mișcare dimineața și simți corpul înțepenit, aceasta nu este doar o consecință a îmbătrânirii. Ceața mentală care persistă ore întregi după trezire, dificultățile de concentrare și senzația de confuzie sunt și ele asociate cu inflamația cerebrală. Alte semne includ probleme digestive frecvente precum balonare, constipație sau diaree, dureri de cap recurente, schimbări de dispoziție și iritabilitate crescută. Pofta exagerată de dulciuri și carbohidrați rafinați poate indica și ea un dezechilibru legat de inflamație. Dacă te regăsești în mai multe dintre aceste descrieri, merită să investighezi inflamația ca posibilă cauză a problemelor tale de somn.
Tiroida Hashimoto – ce nu îți spun analizele clasice

Când primești un diagnostic de Hashimoto sau când te confrunți cu simptome care sugerează o disfuncție tiroidiană, primele investigații pe care le faci sunt cele clasice: TSH, FT4 și uneori FT3. Totuși, foarte multe persoane ajung în cabinet cu analize încadrate în limite considerate normale, dar cu simptome care le afectează profund viața. Oboseală persistentă, ceață mentală, cădere excesivă a părului, sensibilitate la frig, modificări de greutate sau anxietate pot fi prezente chiar și atunci când cifrele arată bine pe hârtie. Adevărul este că aceste analize de bază surprind doar o parte limitată din tabloul tiroidian. Ele nu arată nivelul de inflamație, nu indică modul în care corpul folosește hormonii tiroidieni și nici nu reflectă procesele lente care se dezvoltă în fundal cu mult timp înainte ca simptomele să devină evidente. Hashimoto este un proces complex și mult mai nuanțat decât pare la prima vedere, iar pentru a înțelege ce se întâmplă cu adevărat în corpul tău este nevoie de o privire mai profundă decât cea oferită de analizele standard. De ce rezultatele „în limite normale” pot ascunde probleme reale Foarte multe persoane cu Hashimoto sau cu disfuncții tiroidiene rămân ani întregi nediagnosticate deoarece analizele standard indică valori aflate în zona de referință. Problema este că intervalele folosite în mod obișnuit sunt concepute pentru a identifica situațiile severe, nu dezechilibrele subtile care pot produce simptome intense. Corpul poate compensa o perioadă destul de lungă înainte ca TSH sau FT4 să se modifice suficient cât să iasă din intervalul considerat normal. În acest timp, inflamația, conversia deficitară a hormonilor tiroidieni sau fluctuațiile funcției tiroidiene îți pot afecta starea fizică și mentală fără ca analizele să reflecte acest lucru. De aceea, mulți oameni se aud spunând că analizele sunt bune, deși ei nu se simt bine deloc. Simptomele pot fi reale și pot semnala o problemă în evoluție chiar dacă cifrele nu o confirmă. Înțelegerea acestui aspect este esențială pentru a căuta investigații mai cuprinzătoare, pentru a identifica mecanismele implicate și pentru a începe o recuperare adecvată și completă. Analizele clasice măsoară doar o parte din realitate Analizele clasice pentru tiroidă, cele pe care majoritatea oamenilor le fac în primul rând, oferă doar o imagine limitată asupra funcției reale a glandei. În multe situații, rezultatele pot fi încadrate în intervale considerate normale, însă persoana să resimtă simptome evidente precum oboseală intensă, frisoane, ceață mentală, cădere excesivă a părului sau dificultăți de concentrare. Acest lucru se întâmplă deoarece aceste analize urmăresc doar funcția hormonală de bază și nu surprind procesele inflamatorii din spate, eficiența conversiei hormonilor sau modul în care corpul folosește acești hormoni. Tiroida este un organ profund influențat de contextul organismului, iar analizele standard nu reflectă nici starea sistemului imunitar și nici impactul factorilor care pot încetini funcția tiroidiană. Realitatea este că multe persoane cu Hashimoto sau cu disfuncții tiroidiene rămân în zona gri, unde simptomele sunt prezente, dar analizele nu indică o problemă severă. Această discrepanță produce frustrare și confuzie, deoarece oamenii încep să creadă că nu au o problemă reală sau că totul este doar în imaginația lor. În fapt, analizele clasice sunt doar un punct de plecare și nu un tablou complet. O evaluare corectă presupune observarea simptomelor, analiza istoricului personal, explorarea stilului de viață și investigarea unor markeri suplimentari care pot completa imaginea lipsă. Atunci când privim tiroida doar prin prisma analizelor de bază, este ca și cum am vedea doar vârful icebergului fără a observa structurile ascunse care susțin întreaga funcționare hormonală. TSH, T3 și T4 – valori care pot fi „bune” pe hârtie, dar nu în corp TSH, T3 și T4 sunt cele mai des recomandate analize pentru evaluarea funcției tiroidiene. TSH este un hormon de control emis de hipofiză, iar T3 și T4 sunt hormonii produși de tiroidă. În teorie, dacă aceste valori sunt încadrate în limitele de referință, tiroida ar trebui să funcționeze corect. În realitate, însă, limitele de referință sunt foarte largi, ceea ce înseamnă că multe persoane pot avea valori care par corecte pe rezultat, dar care nu sunt suficiente pentru ca organismul să funcționeze optim. Mai mult, T4 este forma inactivă a hormonului tiroidian și are nevoie să fie convertit în T3, forma activă, pentru ca organismul să îl poată folosi. Conversia depinde de factori precum inflamația, nivelul de stres, aportul de micronutrienți sau funcția ficatului și a intestinului. Analizele standard nu reflectă acest proces, așa că o persoană poate avea T4 normal și T3 insuficient, fără ca analizele să semnaleze clar această discrepanță. Există și situații în care TSH rămâne în limitele normale, deși organismul depune un efort mult mai mare pentru a compensa disfuncția tiroidiană. Corpul poate masca dezechilibrele o perioadă lungă, până când mecanismele compensatorii cedează și apar simptomele evidente. De aceea, multe persoane au valori bune pe hârtie, însă se simt rău, iar această diferență nu este o coincidență. Analizele nu măsoară cum te simți, ci doar o parte din procesele interne. O evaluare completă necesită interpretarea acestor valori în context, observarea simptomelor și investigarea altor markeri care arată cu adevărat ce se întâmplă în organism. Anticorpii tiroidieni – semnalul tăcut al inflamației cronice Anticorpii tiroidieni sunt un indicator esențial al proceselor inflamatorii care afectează tiroida, însă sunt adesea trecuți cu vederea în evaluările de rutină. Cei mai frecvenți sunt anticorpii anti TPO și anticorpii anti TG, care arată dacă sistemul imunitar a început să reacționeze împotriva propriilor țesuturi ale glandei tiroide. În multe cazuri, acești anticorpi se pot afla la niveluri ridicate cu ani înainte ca hormonii tiroidieni să înceapă să se modifice în analizele standard. În tot acest timp, persoana se poate confrunta cu simptome reale, precum fluctuații de energie, sensibilitate la temperaturi scăzute, tulburări de dispoziție sau probleme de concentrare. Inflamația cronică este un proces tăcut și progresiv. Nu provoacă dureri acute, nu se vede la suprafață și nu se reflectă imediat în valorile hormonale, însă afectează modul în care tiroida funcționează în fiecare zi. Anticorpii ridicați sunt un semn clar că organismul se
Intestinul: creierul din burtă și scutul tău intern


Deși obișnuim să ne gândim la intestin doar ca la un organ digestiv, știința modernă ne arată că rolul său este mult mai profund. Intestinul este considerat de tot mai mulți cercetători drept „al doilea creier” al corpului uman — un sistem complex, cu propriul său sistem nervos (sistemul nervos enteric), capabil să proceseze informații, să trimită semnale către creier și să influențeze în mod direct starea noastră emoțională și mentală. Însă intestinul nu este doar un centru de comunicare subtilă. El acționează și ca primul gardian al sănătății noastre. Cu o suprafață de absorbție uriașă și un sistem imunitar extrem de activ, intestinul filtrează zilnic mii de substanțe – fie hrănitoare, fie toxice. O barieră intestinală sănătoasă decide ce pătrunde în sânge și ce este eliminat. În momentul în care această barieră devine permeabilă (așa-numitul „leaky gut”), întregul organism intră în alertă, declanșând inflamații și reacții autoimune. Mai mult, în intestin se află aproximativ 70–80% din celulele imunitare ale corpului, ceea ce înseamnă că sănătatea microbiomului intestinal este direct proporțională cu nivelul nostru de apărare împotriva bolilor. Când flora bacteriană este echilibrată, corpul funcționează optim. Când este dezechilibrată, apar disfuncții în lanț: balonări, oboseală, anxietate, alergii, intoleranțe, inflamații silențioase sau afecțiuni cronice. Această dublă funcție a intestinului — de creier emoțional și gardian imunitar — face ca orice dezechilibru intestinal să fie resimțit nu doar în burtă, ci în tot corpul și chiar în starea noastră de spirit. Să înțelegem cum funcționează intestinul și cum îl putem proteja este, astfel, un pas esențial pentru oricine caută o sănătate reală, de la rădăcină. Cum comunică intestinul cu creierul și restul corpului Relația dintre intestin și creier este mult mai profundă decât s-ar putea crede. Nu este doar o conexiune anatomică prin intermediul nervului vag, ci o rețea de semnale chimice, electrice și hormonale care formează ceea ce specialiștii numesc axa intestin-creier. Această axă este o autostradă cu dublu sens prin care se transmit mesaje legate de stres, inflamație, foame, dispoziție sau imunitate. În fiecare moment, microbiomul intestinal produce neurotransmițători precum serotonina (aprox. 90% din cantitatea totală din corp), dopamina sau GABA — substanțe care reglează emoțiile, anxietatea, somnul și chiar motivația. Dacă flora intestinală este dezechilibrată, producția acestor substanțe scade, iar efectele se simt imediat: dispoziție proastă, iritabilitate, anxietate sau dificultăți de concentrare. Totodată, sistemul nervos enteric din pereții intestinali funcționează aproape independent de creierul central, dar colaborează strâns cu acesta. Când apare inflamație, permeabilitate intestinală sau disbioză (dezechilibru al bacteriilor), sistemul enteric trimite semnale de alertă către creier, influențând direct starea psihică și fiziologică a persoanei. De asemenea, hormonii secretați în tractul digestiv – cum ar fi grelina și leptina – nu reglează doar senzația de foame și sațietate, ci afectează și funcțiile cognitive. Studiile recente sugerează că tulburările de anxietate, depresia, ADHD-ul și chiar bolile neurodegenerative au legături directe cu dezechilibrele intestinale. Prin urmare, comunicarea dintre intestin și creier nu este doar un concept poetic, ci un mecanism biologic esențial pentru sănătatea întregului corp. Înțelegerea și susținerea acestei conexiuni poate avea un impact uriaș asupra calității vieții — atât fizic, cât și emoțional. Sistemul nervos enteric și rolul său în sănătate Sistemul nervos enteric (SNE) este adesea numit „al doilea creier” al corpului uman — și pe bună dreptate. Cuprins în peretele intestinal, acest sistem are peste 100 de milioane de neuroni, mai mulți decât măduva spinării. El funcționează în mod autonom, dar colaborează în permanență cu sistemul nervos central prin intermediul nervului vag. Rolul său principal este acela de a coordona toate funcțiile digestive: peristaltismul, secrețiile enzimatice, absorbția nutrienților și reacțiile imunitare locale. Dar mai mult decât atât, sistemul nervos enteric joacă un rol major în percepția internă – simte durerea, presiunea, compoziția chimică și transmite aceste informații către creierul principal, influențând astfel starea de bine sau disconfortul general. Cercetările recente arată că sistemul nervos enteric comunică cu creierul nu doar prin impulsuri nervoase, ci și prin neurotransmițători, hormoni și citokine. Când acest sistem este echilibrat, contribuie la o digestie lină și la o stare mentală stabilă. Însă când SNE este iritat sau inflamat, apar probleme precum colonul iritabil, anxietatea, schimbările bruște de dispoziție sau tulburările de somn. Sistemul nervos enteric este și un gardian imunitar, contribuind la determinarea reacțiilor inflamatorii și imune ale organismului. Acesta decide dacă un aliment este tolerat sau tratat ca o amenințare, generând uneori alergii sau intoleranțe. Așadar, sănătatea acestui „creier din burtă” influențează întreaga viață — de la digestie până la sănătatea mintală și emoțională. Îngrijirea intestinului nu mai poate fi separată de îngrijirea echilibrului psiho-emoțional. Ce se întâmplă în corp când axa intestin-creier se dezechilibrează Axa intestin-creier este o cale bidirecțională de comunicare între sistemul nervos central și sistemul nervos enteric. Atunci când această axă funcționează corect, ne simțim echilibrați, energici și stabili emoțional. Însă atunci când apare un dezechilibru – fie la nivel intestinal, fie la nivel emoțional – întregul sistem resimte consecințele. Cauzele dezechilibrului pot fi multiple: stres cronic, consum excesiv de zahăr, lipsă de somn, abuz de antibiotice, infecții intestinale sau alimentație ultraprocesată. Acestea afectează microbiomul și cresc permeabilitatea intestinală, permițând toxinelor și particulelor alimentare nedigerate să pătrundă în sânge. Odată cu apariția inflamației și disbiozei, sistemul nervos enteric trimite semnale de alarmă către creier. Aceste semnale pot fi percepute ca anxietate, confuzie mentală (brain fog), depresie, oboseală sau iritabilitate. În același timp, sistemul imunitar este activat permanent, iar inflamația se generalizează. Un dezechilibru pe axa intestin-creier nu se manifestă doar ca disconfort abdominal, ci ca un sindrom sistemic, care afectează hormonii, neurotransmițătorii și chiar metabolismul. Prin urmare, restaurarea echilibrului pe această axă este vitală. Începând cu o alimentație naturală, bogată în fibre și nutrienți, susținută de probiotice, suplimente naturale precum HEALixia BIOM Power, odihnă adecvată și management al stresului, putem reface legătura între corp și minte. Asta înseamnă nu doar o digestie mai bună, ci și o viață mai echilibrată, mai liniștită, mai conectată cu sinele. Hormonii intestinali care influențează emoțiile și starea de bine Deși mulți
Analizele ies bine, dar tu te simți rău? Adevărul pe care medicina clasică îl ignoră


Ți s-a întâmplat să mergi la analize pentru că te simți mereu obosit, balonat, fără chef de viață sau cu dureri recurente – doar ca să ți se spună că „totul e în regulă”? Este una dintre cele mai frustrante experiențe, și tot mai multe persoane trec prin ea. De ce? Pentru că medicina clasică urmărește, în general, parametri de boală – nu dezechilibre funcționale. Cu alte cuvinte, dacă analizele tale nu ies complet „în afara graficului”, simptomele tale sunt trecute cu vederea sau puse pe seama stresului, vârstei sau epuizării. În realitate, corpul tău îți trimite semnale clare că are nevoie de sprijin. Iar acest blog este aici ca să-ți arate de ce starea ta nu este „doar în capul tău” – și ce anume nu se vede în analizele clasice. Dezechilibrele funcționale nu apar în analizele clasice Analizele de sânge standard sunt gândite să detecteze patologii avansate, nu dezechilibre subtile. Cu toate acestea, majoritatea problemelor de sănătate încep cu dezechilibre funcționale – care nu sunt încă boli, dar afectează calitatea vieții în mod real. Un ficat încetinit, o tiroidă hiporeactivă, inflamații ușoare, lipsa de nutrienți sau dezechilibre hormonale pot trece neobservate ani întregi în analizele de rutină. Asta nu înseamnă că nu sunt reale. În această secțiune, explorăm cum funcționează corpul în profunzime, de ce testele clasice nu surprind întotdeauna ce se întâmplă cu adevărat și ce înseamnă să privești dincolo de „intervalul de referință”. Cum funcționează cu adevărat corpul tău și de ce testele standard ratează problemele reale Corpul tău este o rețea extrem de complexă de sisteme care interacționează constant – digestiv, hormonal, nervos, limfatic, imunitar. În fiecare secundă, milioane de procese au loc simultan pentru a te menține în echilibru. Când unul dintre aceste sisteme devine suprasolicitat sau dezechilibrat, corpul începe să compenseze. Această capacitate de adaptare este uimitoare – dar vine cu un cost: simptomele apar mult mai devreme decât modificările din analize. Testele standard, cele pe care le faci la o clinică obișnuită, măsoară doar parametri clinici extremi. De exemplu, dacă ai un nivel de fier „normal”, dar la limita de jos, laboratorul va spune că ești în regulă – chiar dacă tu te simți epuizat, ai dureri musculare și nu te poți concentra. La fel se întâmplă cu hormonii tiroidieni, cu magneziul, cu vitamina D: valorile pot fi „în interval”, dar în realitate pot indica o funcționare lentă, suboptimă, care îți afectează starea generală. Medicina clasică este orientată spre diagnostic – adică se caută boala. Dar în medicina funcțională sau integrativă, privim altfel: căutăm dezechilibrul, mult înainte să se transforme în boală. Și asta înseamnă să interpretăm altfel analizele, să ne uităm la semnalele subtile ale corpului și să corelăm simptomele cu funcționarea reală, nu doar cu cifrele de pe buletinul de analize. Dacă te simți obosit cronic, ai probleme digestive, dureri recurente, dar analizele ies bine, nu înseamnă că „ești bine”. Înseamnă că analizele pe care le-ai făcut nu sunt suficiente. Ai nevoie de o abordare care să vadă mai profund, care să integreze simptomatologia, istoricul tău și posibilele dezechilibre invizibile, dar reale. Asta este ceea ce facem în evaluările personalizate de la Transilvania Healing Centre. Corpul compensează mult timp înainte să „cedeze” – și analizele nu surprind acest proces Unul dintre cele mai fascinante și, în același timp, frustrante aspecte ale corpului uman este capacitatea sa de a compensa dezechilibrele. Practic, organismul tău poate păstra aparența de „funcționare normală” ani la rând, chiar dacă în interior se luptă din greu să mențină echilibrul. Și cum face asta? Prin adaptare: modifică producția hormonală, redirecționează nutrienții, încetinește metabolismul sau suprastimulează sistemul nervos. Această fază de compensare nu este vizibilă în analizele standard. De ce? Pentru că ele sunt construite să detecteze patologia – nu stresul funcțional. Un exemplu simplu: ai oboseală, dar nu ești „anemic” după standardele clasice. Sau ai tiroida care funcționează lent, dar TSH-ul este la limita superioară a normalului. Sau ai inflamație, dar CRP-ul e ușor crescut, dar tot „în grafic”. Pentru medicul clasic, ești bine. Dar pentru tine, ceva clar nu e în regulă. Adevărul este că, până să apară o boală diagnosticabilă, corpul poate fi în suferință funcțională luni sau chiar ani. Iar dacă nu asculți aceste semnale – oboseală cronică, lipsă de claritate mentală, balonare constantă, iritații cutanate, dezechilibre hormonale – riști ca în cele din urmă să cedeze ceva: glanda tiroidă, sistemul digestiv, sistemul nervos. Ce învățăm din asta? Că nu trebuie să așteptăm ca analizele să „iasă prost” pentru a lua măsuri. Corpul vorbește mereu – iar medicina integrativă ne oferă instrumentele pentru a-l asculta corect, înainte de a ajunge la boală. De ce inflamația de joasă intensitate nu apare la analizele uzuale Inflamația cronică, de joasă intensitate, este una dintre cele mai răspândite cauze ale oboselii, durerilor difuze, problemelor digestive, dezechilibrelor hormonale și chiar tulburărilor de dispoziție. Însă, spre deosebire de o infecție acută, în care markerii inflamatori sar în aer, inflamația „silențioasă” nu se vede ușor în analizele standard. Această formă de inflamație nu produce febră, roșeață sau dureri localizate clare. În schimb, creează un stres continuu asupra sistemului imunitar și consumă resursele corpului. Afectează digestia, blochează absorbția nutrienților, sabotează somnul și îngreunează detoxifierea. Totul se întâmplă „în fundal”, dar tu simți că nu mai ești la fel de energic, de clar mental sau de rezistent ca înainte. Problema este că majoritatea analizelor clasice (precum CRP sau VSH) sunt setate să detecteze inflamații evidente, de tip acut sau sever. Dar inflamația cronică subtilă poate avea markeri doar ușor modificați – și mulți medici nici nu îi iau în calcul dacă nu sunt peste limitele de referință. Astfel, pacienții sunt trimiși acasă cu un „e totul ok”, chiar dacă ei se simt din ce în ce mai rău. Pentru a detecta acest tip de inflamație este nevoie de o abordare funcțională: interpretarea simptomelor în ansamblu, evaluarea istoricului, identificarea alimentelor inflamatorii, a infecțiilor ascunse sau a dezechilibrelor microbiene. Aici intervine rolul medicinei integrative: să identifice
De ce apar recidivele după tratamente și cum să îți construiești un stil de viață care menține rezultatele pe termen lung


Multe persoane trec prin tratamente costisitoare, complicate și lungi, iar după ce par să fi câștigat lupta cu boala, se confruntă cu o realitate frustrantă: simptomele reapar. Indiferent că vorbim despre probleme digestive, hormonale, infecții cronice sau afecțiuni inflamatorii, recidivele sunt mai frecvente decât ne imaginăm și nu apar întâmplător. Medicina clasică se concentrează adesea pe eliminarea simptomelor, nu pe echilibrarea întregului organism. Însă sănătatea reală nu înseamnă doar „să nu mai doară” pe moment, ci să creezi un mediu intern stabil, care să prevină reapariția dezechilibrelor. În acest articol, vei descoperi ce stă, de fapt, în spatele recidivelor – acele cauze profunde pe care tratamentele clasice nu le ating – și cum îți poți construi un stil de viață personalizat, care nu doar să te „repare” temporar, ci să îți susțină sănătatea pe termen lung. Vei învăța de ce este important să privești vindecarea ca pe un proces continuu, nu ca pe o linie de sosire, și ce pași concreți poți face ca să nu mai repeți ciclul „tratamente – ameliorare – recidivă”. Cauzele ascunse ale recidivelor pe care tratamentele clasice nu le rezolvă Recidivele nu apar doar pentru că „boala e încăpățânată” sau „organismul e slăbit”. Ele sunt semnul că, în profunzime, corpul nu a fost reechilibrat complet. Tratamentele clasice se axează pe eliminarea simptomelor vizibile, dar de multe ori lasă în urmă dezechilibrele subtile: inflamația de joasă intensitate, toxinele acumulate, stresul cronic, deficitul de nutrienți sau lipsa refacerii reale a sistemului nervos. Dacă aceste substraturi rămân nerezolvate, organismul revine, inevitabil, la dezechilibru, chiar dacă pe moment părea „vindecat”. În această secțiune, vom explora exact ce mecanisme ascunse favorizează reapariția problemelor de sănătate și cum să le identifici din timp. Dezechilibrele nerezolvate în stilul de viață (somn, alimentație, stres) Unul dintre motivele principale pentru care apar recidivele după tratamente este că, deși problema acută pare rezolvată, stilul de viață rămâne dezechilibrat. Corpul are nevoie, zi de zi, de trei piloni fundamentali pentru a se menține sănătos: somn de calitate, alimentație adaptată nevoilor reale și o gestionare eficientă a stresului. Somnul este momentul în care organismul se repară profund: hormonii se reglează, sistemul nervos se calmează, țesuturile se regenerează. Dacă somnul este superficial, întrerupt sau insuficient, chiar și cele mai bune tratamente medicale au efect doar temporar, pentru că organismul nu are „terenul” biologic necesar pentru a-și susține procesele naturale de refacere. Alimentația este altă zonă esențială. Mulți oameni se concentrează pe suplimente, detox-uri sau diete temporare, dar uită că baza energiei și imunității vine dintr-un aport constant de nutrienți esențiali: proteine de calitate, grăsimi sănătoase, fibre, vitamine și minerale. Dezechilibrele alimentare, chiar dacă nu duc imediat la simptome evidente, slăbesc treptat capacitatea corpului de a menține rezultatele obținute prin tratamente. Stresul, în final, este un factor subestimat, dar central. Expunerea constantă la stres emoțional sau mental, fără pauze de recuperare reală, menține cortizolul ridicat, dereglează imunitatea, inflamă țesuturile și creează un teren propice pentru recidive. Chiar dacă tratamentul „stinge focul” pe moment, corpul rămâne vulnerabil dacă stresul nu este abordat în mod activ. Așadar, fără o reechilibrare a stilului de viață, vindecarea nu este completă. Este nevoie de o reconstrucție blândă, susținută, care să devină parte din rutina zilnică, nu doar o etapă temporară. Cum lipsa somnului reparativ slăbește procesele de vindecare Somnul nu este doar o pauză de la activitățile zilnice, ci o necesitate biologică absolută. În timpul somnului profund, corpul activează procese de reparație esențiale: celulele se regenerează, inflamația este redusă, memoria și emoțiile sunt procesate, iar sistemul imunitar „scanează” corpul în căutare de anomalii. Când somnul este insuficient (sub șase-șapte ore) sau de calitate slabă (fragmentat, superficial), aceste procese sunt grav afectate. Chiar dacă ai urmat un tratament de succes, lipsa somnului reparativ face ca organismul să nu își consolideze vindecarea. În special în sindroamele cronice sau după infecții, somnul de calitate ajută la recalibrarea axei hormonale, la refacerea rezervelor energetice și la optimizarea funcțiilor detox. Pe termen lung, lipsa somnului duce la creșterea cortizolului (hormonul stresului), care blochează vindecarea, crește inflamația și sabotează imunitatea. De aceea, somnul nu poate fi compensat prin suplimente, medicamente sau terapii de scurtă durată – el este fundamentul biologic al oricărui proces de refacere profundă. Factorii inflamatori și toxici din mediu care reapar după tratament Mediul în care trăim este o sursă continuă de factori inflamatori și toxici: poluare, pesticide din alimente, metale grele, plastifianți, mucegaiuri, substanțe chimice din produse de îngrijire. Chiar dacă în timpul tratamentului corpul primește sprijin să elimine o parte din aceste poveri, odată ce terapia s-a încheiat, dacă expunerea continuă, recidivele devin aproape inevitabile. Inflamația de joasă intensitate, menținută de acești factori, consumă constant resursele organismului. Mitocondriile (uzinele de energie ale celulelor) funcționează mai slab, sistemul imunitar rămâne într-o stare de alertă permanentă, iar țesuturile se deteriorează treptat. Acest „foc lent” nu doare și nu se vede imediat, dar creează un fundal biologic care sabotează orice progres terapeutic. Pentru a menține rezultatele obținute, este esențial să reduci expunerea la acești factori: să alegi alimente curate, să aerisești locuința, să filtrezi apa, să folosești produse de îngrijire fără chimicale agresive și să sprijini periodic eliminarea toxinelor prin metode naturale (hidratare, mișcare, transpirație, alimentație bogată în antioxidanți). În urma evaluărilor noastre interne, am fost încurajați să introducem o abordare și mai specifică în explicarea cauzelor reale ale recidivelor – nu doar să menționăm concepte generale precum „toxine” sau „factori inflamatori”, ci să numim concret 2–3 posibili agenți declanșatori relevanți pentru fiecare tip de afecțiune. De exemplu, în cazul afecțiunilor autoimune, cum este tiroidita Hashimoto, apar frecvent virusuri precum Epstein-Barr, toxine microbiene sau metale grele precum mercurul. În cazul recidivelor digestive, pot fi implicați paraziți intestinali precum Giardia sau Blastocystis hominis, sau dezechilibre cronice cu fungi de tip Candida. Acești factori, deși invizibili în analizele uzuale, întrețin inflamația cronică și sabotează recuperarea completă. La Transilvania Healing Centre, testăm în mod specific acești patogeni și contaminanți în cadrul analizelor noastre funcționale, tocmai pentru a interveni acolo unde tratamentele clasice
Oboseala cronică: cauze ascunse pe care medicina clasică le ignoră


Simți că oricât de mult te-ai odihni, nu reușești să îți refaci energia? Te trezești dimineața deja obosit, ai dificultăți de concentrare, corpul îți pare greu și orice mic efort te epuizează? Dacă răspunsul este „da”, e foarte posibil să te confrunți cu oboseală cronică – o problemă tot mai răspândită, dar adesea ignorată sau insuficient înțeleasă în medicina clasică. La Transilvania Healing Centre, abordarea noastră integrativă ne arată că oboseala cronică nu apare „din senin” și nici nu este doar o consecință a stilului de viață modern. În spatele acestei stări se pot ascunde dereglări hormonale subtile, deficiențe nutriționale greu de detectat la analizele de rutină, infecții cronice, inflamații silențioase sau acumularea de toxine în corp. În acest articol, vom explora împreună cauzele ascunse ale oboselii cronice – acele mecanisme profunde pe care medicina clasică, orientată mai mult pe simptom decât pe cauză, le trece cu vederea. Vom vorbi despre cum să îți înțelegi mai bine corpul, ce dezechilibre să cauți și cum factori aparent „inofensivi” din stilul de viață și mediu îți pot sabota zilnic energia. Citește mai departe și vei învăța să privești oboseala cronică dintr-un unghi complet nou: nu ca pe o etichetă medicală, ci ca pe un semnal al corpului tău că are nevoie de ajutor real, profund și personalizat. Dezechilibrele ascunse din corp care te țin obosit Oboseala cronică nu este doar o consecință a unui program încărcat sau a stresului cotidian. În spatele ei se ascund adesea dezechilibre subtile, greu de identificat prin metodele clasice de diagnostic, dar care afectează profund modul în care corpul funcționează. Un prim exemplu este dezechilibrul hormonal. Problemele legate de tiroidă (hipotiroidismul, chiar și în forme subclinice), fluctuațiile de cortizol (hormonul stresului) sau dezechilibrele hormonilor sexuali pot determina o scădere semnificativă a nivelului de energie, chiar dacă nu apar modificări evidente la analizele standard. Mulți pacienți trec ani de zile fără să știe că oboseala lor are o bază hormonală. Un alt factor ascuns este legat de deficiențele nutriționale. Lipsa fierului, a vitaminei B12, a acidului folic, a magneziului sau a altor micronutrienți esențiali poate afecta producția de energie la nivel celular, chiar dacă alimentația pare, în general, echilibrată. Uneori, aceste deficiențe nu apar clar la testele de sânge uzuale, iar doar investigațiile mai detaliate sau o evaluare funcțională pot scoate la iveală problema. În plus, infecțiile cronice sau inflamația persistentă din corp consumă resurse enorme de energie, fără ca pacientul să aibă simptome evidente. Un exemplu este sindromul post-viral sau prezența unor infecții latente (de tip Epstein-Barr, citomegalovirus), care mențin sistemul imunitar activat permanent. Corpul tău luptă în fundal, chiar dacă tu nu realizezi, iar rezultatul este epuizarea constantă. Aceste dezechilibre nu sunt ușor de depistat, dar ele pot fi corectate atunci când ai un plan personalizat de evaluare și intervenție. Abordarea integrativă începe mereu de la identificarea cauzei, nu doar de la mascarea simptomelor. În cadrul evaluărilor pe care le facem la clinică, ne concentrăm din ce în ce mai mult pe identificarea cauzelor precise și biologice ale oboselii cronice. Asta înseamnă că, pe lângă dezechilibrele hormonale sau nutriționale, analizăm și prezența unor agenți patogeni specifici care pot sabota complet energia și vitalitatea corpului. De exemplu, în cazurile de tiroidită autoimună, detectăm frecvent virusuri latente precum Epstein-Barr, dar și paraziți intestinali sau bacterii precum Streptococcus spp. ori Helicobacter pylori, care mențin sistemul imunitar într-o stare de alertă continuă. În plus, expunerea la mucegaiuri, ciuperci (ex: Candida albicans), metale grele (mercur, aluminiu) sau toxine chimice alergene adaugă o povară suplimentară. Fiecare caz trebuie privit în mod specific: corpul tău nu este doar „obosit”, ci poate fi literalmente atacat din interior – iar fără identificarea acestor declanșatori ascunși, orice tratament sau supliment devine insuficient. Dereglările hormonale subtile (tiroidă, cortizol) Mulți pacienți care ajung în stadii avansate de oboseală cronică au, de fapt, dezechilibre hormonale subtile, greu de identificat prin analizele uzuale. Tiroida și cortizolul sunt doi dintre hormonii esențiali care reglează metabolismul, energia zilnică și capacitatea de adaptare la stres. Problemele tiroidiene, în special hipotiroidismul subclinic (când valorile hormonilor tiroidieni sunt „în limite”, dar pe marginea inferioară), pot trece neobservate mult timp. Corpul începe să funcționeze „în relanti”: metabolismul încetinește, temperatura corporală scade, digestia devine mai lentă, iar energia este mereu insuficientă. Mulți pacienți au simptome clare – oboseală, creștere în greutate, piele uscată, căderea părului – dar li se spune că „analizele sunt bune”. De fapt, doar o evaluare completă, inclusiv a anticorpilor tiroidieni și a conversiei hormonale periferice, poate arăta imaginea reală. Cortizolul, numit adesea „hormonul stresului”, este un alt actor-cheie. În fazele inițiale de stres cronic, cortizolul este excesiv – corpul rămâne în alertă continuă, consumând resurse masive de energie. Cu timpul, însă, glandele suprarenale nu mai fac față și intră în epuizare, iar nivelurile de cortizol devin prea mici. Rezultatul: nu te mai poți trezi dimineața, nu te poți concentra, ai stări de leșin și o toleranță extrem de scăzută la efort. Aceste dezechilibre hormonale nu se corectează simplu, cu odihnă sau suplimente generale. Este nevoie de identificarea cauzei, de reglarea axei hormonale și de sprijin personalizat, pentru ca organismul să își recapete echilibrul energetic. Cum îți influențează cortizolul nivelul de energie zilnic Cortizolul este hormonul responsabil de adaptarea organismului la stres și de menținerea unui nivel constant de energie pe parcursul zilei. În mod normal, cortizolul are un ritm natural: atinge un vârf dimineața devreme, pentru a te trezi și energiza, apoi scade treptat spre seară, pregătindu-te pentru somn și refacere. Când acest ritm este perturbat – din cauza stresului cronic, a lipsei de somn, a supraalimentației sau a altor factori – apar dereglări care te fac să te simți permanent obosit. Poți avea niveluri ridicate de cortizol noaptea (care te țin treaz) și niveluri prea scăzute dimineața (care îți fac trezirea un chin). Rezultatul este un cerc vicios: ești epuizat ziua și agitat noaptea, fără să înțelegi exact de ce. Pe termen lung, cortizolul dezechilibrat afectează nu doar energia, ci și greutatea corporală, digestia, imunitatea